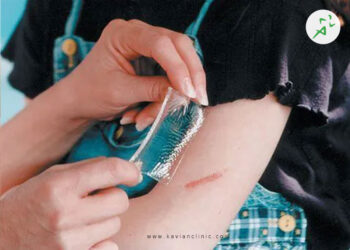
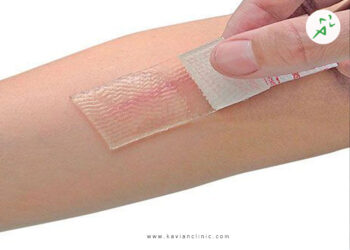
اگر دچار عارضه زخم پای دیابتی شده اید و از نحوه شستشو یا پانسمان زخم دیابتی آگاهی ندارید، خواندن این مطلب را به شما توصیه می کنیم.
معمولا در ۱۵ درصد افراد مبتلا به دیابت، یک زخم باز بر روی پا دیده می شود که به عنوان زخم پای دیابتی از آن یاد می شود که در صورت عدم رسیدگی به آن احتمال بستری شدن در بیمارستان به دلیل عفونت در محل زخم وجود دارد. همچنین به دنبال پیشرفت این زخم، خطر قطع پا بیمار را تهدید می کند. بنابراین در این مطلب ضمن شرح دادن علت زخم پای دیابتی، چگونگی تعویض پانسمان زخم پای دیابتی و بهترین پماد برای درمان زخم پای دیابتی را ذکر خواهیم کرد.
مجموعه تخصصی ارتوز و پروتز کاویان کلینیک با بیش از 10 سال سابقه در زمینه ساخت انواع اعضاء مصنوعی و کمک حرکتی همراه شما عزیزان خواهد بود. برای مشاوره رایگان با شماره 91008881 -021 در ارتباط باشید. با ما در ارتباط باشید
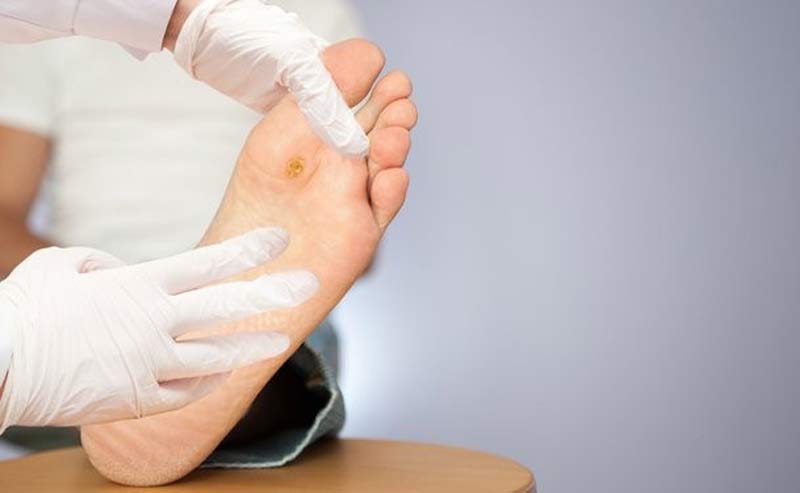
زخم پای دیابتی و علت بروز آن
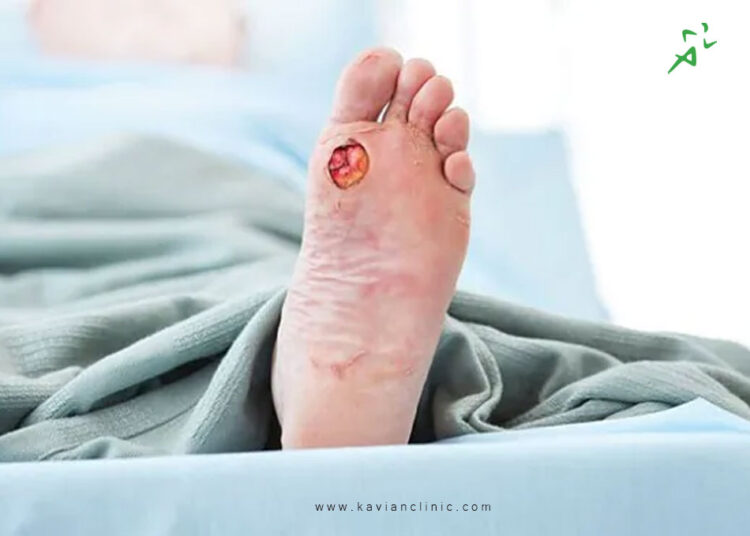
موضوع زخم پای دیابتی برای بیماران مبتلا به دیابت و اطرافیان آن ها از اهمیت بالایی برخوردار است، زیرا زخم پای دیابتی در بیماران و عدم درمان آن، عوارض جبران ناپذیری را به همراه خواهد داشت. شروع زخم پای دیابتی همانند سایر زخم های طبیعی بوده و ممکن است به صورت تاول، خراش، برش و … بروز کند، اما تفاوت عمده این زخم با سایر زخم ها، عدم بهبود آن پس از چند روز می باشد، زیرا بیماران دیابتی دچار آسیب های عصبی و ضعف گردش خون هستند و ممکن است زخم های ایجاد شده در بدن آن ها عفونت کرده و به لایه های عمیق پوست انتشار می یابد.
دو عارضه را می توان از عوامل اولیه بروز زخم پای دیابتی دانست که عبارتند از:
بیماری شریان های محیطی
از عوارض دیابت می توان به التهاب و تصلب شرایین اشاره نمود که این امر موجب آسیب به عروق خونی خواهد شد. همچنین تنگ شدن شریان ها، آسیبی را ایجاد خواهد کرد که در پی آن بیمار با کاهش اکسیژن رسانی، گلوکز و مواد مغذی به بافت های بدن مواجه خواهد شد. این امر که شریان های دست و پا به دلیل گردش خون ضعیف تحت تاثیر قرار می گیرند، بیماری شریان محیطی گفته می شود و در صورتی که در بدن این بیماران زخمی ایجاد شود، روند بهبود آن به شدت آهسته بوده و احتمال عفونی شدن زخم افزایش می یابد.
حدود نیمی از بیماران دیابتی به این عارضه مبتلا می شوند که تشخیص به موقع آن از اهمیت بالایی برخوردار است. از جمله علائم ایجاد شده در پی این عارضه در بیماران دیابتی، می توان به احساس درد متناوب در هنگام راه رفتن اشاره نمود.
نوروپاتی محیطی ناشی از دیابت
یکی از عوامل سرعت بخش در بروز اکثر زخم های دیابتی، نوروپاتی محیطی می باشد. افزایش قند خون به طور مزمن عوارضی نظیر آسیب به اعصاب حسی، حرکتی و خود مختار و تضعیف سیستم ایمنی را به دنبال دارد که این مورد دوم موجب مختل کردن توانایی بدن در مقابله با عفونت خواهد شد. همچنین در صورت آسیب دیدن اعصاب در نتیجه بیماری دیابت، بیمار دچار بی حسی در ناحیه پاها شده و هیچ گونه درد، زخم و آسیب دیدگی را در پاها احساس نخواهد کرد. از دیگر عوارض نوروپاتی دیابتی می توان به اثر منفی بر اعصاب کنترل کننده عضلات کوچک واقع در کف پا و ضعف عضلانی اشاره نمود که ناهنجاری و بد شکلی در پاها را به همراه خواهند داشت.
در نتیجه این عوارض نیز احتمال ایجاد انگشت چکشی، انحراف شست پا و بیماری پای شارکوت افزایش می یابد و فرد دیابتی را بیش از پیش مستعد ابتلا به زخم خواهد کرد. بنابراین در صورتی که زخم در پای این بیماران ایجاد شود، بهتر است که با تعویض مداوم پانسمان و استفاده از پماد به درمان هر چه سریع تر این زخم ها کمک نمایند. اما پیش از هر چیز بهتر است با علائم پای دیابتی آشنا شوید تا در صورت مشاهده این علائم سریعا جهت درمان اقدام نمایید.
علائم زخم پای دیابتی
تصور برخی از افراد از زخم های دیابتی، خونریزی شدید در آن ناحیه است، در صورتی که ممکن است زخم ایجاد شده به همراه خونریزی نباشد بلکه این زخم ها علائمی دارند که در ادامه آن ها را شرح خواهیم داد:
تاول
یکی از علائمی که احتمال ایجاد زخم در افراد دیابتی را افزایش می دهد تاول است. در صورت وارد شدن میکروب به بدن و تجمع چرک در زیر پوست، تاول ایجاد شده که با هر گونه اصابت یا ضرب دیدگی باز شده و احتمال بروز عفونت را افزایش می دهند. بنابراین ضروری است که با نحوه شستشو و پانسمان زخم دیابتی آشنا شوید و سریعا از عفونی شدن تاول جلوگیری نمایید.
تورم و تغییر رنگ پوست
از دیگر علائم زخم پای دیابتی، می توان به تورم و تغییر رنگ در پوست اشاره نمود. استفاده بیمار از کفش و صندل های نا مناسب، احتمال ایجاد تورم در پای فرد را افزایش می دهد که در صورت بی توجهی به آن ممکن است تبدیل به تاول شود. همچنین بروز تغییر رنگ در پوست پا از دیگر نشانه هایی است که می توان متوجه بروز زخم در پا شد. در برخی از زخم ها به دلیل عدم خونریزی، رگ ها فشار زیادی را متحمل می شوند که کبودی و تغییر رنگ پوست را به همراه دارد.
از دیگر نشانه های زخم پای دیابتی، گرمای محل ضربه و قرمز شدن آن ناحیه می باشد که باید تمامی این هشدارها را جدی گرفت و درمان آن را شروع کرد. سوالی که در این میان ذهن اکثر بیماران را به خود درگیر کرده است، چگونگی جلوگیری از عفونت زخم پای دیابتی می باشد که در ادامه آن ها را شرح خواهیم داد.
چگونه از عفونی شدن زخم پای دیابتی جلوگیری کنیم؟
پیش از عفونی شدن زخم پای دیابتی، بهتر است روش هایی را پیش بگیرید تا زخم ها هر چه سریع تر بهبود یابند. از جمله این روش ها می توان به موارد زیر اشاره نمود:
- با کنترل دقیق میزان گلوکز خون از ایجاد زخم و بروز عفونت در آن پیشگیری نمایید.
- در صورت ایجاد زخم، تعویض پانسمان زخم پای دیابتی را به تاخیر نیاندازید و مرتبا زخم را تمیز کنید.
- آبکشی زخم به طور روزانه و پانسمان مجدد آن نیز کمک شایانی در پیشگیری از عفونت خواهد کرد.
- از راه رفتن با پاهای برهنه بپرهیزید و از کفش و کفی های طبی مخصوص بیماران دیابتی استفاده نمایید.
انواع پانسمان زخم دیابت
پانسمان های زخم دیابت را نسبت به میزان تماس با زخم در دسته بندی های متفاوتی قرار می گیرند که عبارتند از:
پانسمان هایی با قدرت چسبندگی کم
یکی از پانسمان های مناسب جهت درمان زخم های دیابتی، پانسمان های آغشته به نمک یا پانسمان های دیابتی می باشند که به عنوان بازوی کنترلی پژوهش های علم پانسمان یاد می شوند. طراحی این پانسمان زخم دیابت به گونه ای است که در کنار بی ضرر بودن، محیطی مناسب و مرطوب را برای زخم ایجاد می کنند. معمولا این پانسمان تنها بر روی زخم های بدون عفونت به کار برده می شود و در موارد نادر استفاده از آن بر روی زخم عفونی، آنتی بیوتیک نیز به همراه آن تجویز می شود.
پانسمان فومی
از دیگر پانسمان های مناسب زخم پای دیابتی، پانسمان های فومی می باشند که دارای ویژگی هایی از قبیل میزان جذب متفاوت، عایق حرارت خوب و قابل استفاده در برش های مختلف بر روی زخم می باشد. از جمله این پانسمان های فومی می توان به الوین، کویکر و اونس اشاره نمود.
پانسمان هیدروکلوئید
پانسمان های هیدروکلوئید ویژگی هایی نظیر نیمه نفوذ بودن در برابر بخار، حالت انسدادی نسبت به ترشحات زخم و قدرت جذب بالا را دارا می باشند. به طور معمول این نوع از پانسمان را روی فوم به عنوان لایه جذبی مورد استفاده قرار می دهند. برندهای شناخته شده ارائه دهنده این پانسمان ها عبارتند از: دوئودرم (کنواتک)، کامفیل (کولوپلاست) و گرانوفلکس (کنواتک)
پانسمان هیدروژل
این نوع پانسمان زخم دیابت، مشابه پانسمان هیدروکلوئید بوده و فرآیند نابودی بافت های مرده را تسهیل می کند. تفاوت میان پانسمان هیدروژل با پانسمان هیدروکلوئید در میزان رطوبت برای زخم های خشک می باشد. این پانسمان را می توان جهت دبریدمان یا حذف بافت های مرده به کار گرفت و در صورت استفاده از آن ها روی زخم هایی با ترشح متوسط تا زیاد، ایجاد افتادگی زخم ایجاد خواهد شد. از جمله این پانسمان ها نیز می توان ژل اینزاسایت (smith & Nephew) و آکوافرم (مرسک مدیکال) را نام برد.
پانسمان آلرژینات
پانسمان آلرژینات یا جلبک دریایی دارای قدرت جذب بالایی بوده و در پانسمان زخم های حفره ای به کار گرفته می شوند و به قطع خونریزی کمک می کنند. این نوع پانسمان ضرری را به همراه نخواهد داشت، اما ممکن است خیس کردن آن جهت تعویض پانسمان ضرورت یابد. در صورت تعویض پانسمان زخم پای دیابتی آلرژینات به طور منظم می توان آن را برای پانسمان زخم های عفونی نیز استفاده کرد.
پانسمان آغشته بر نقره
به کار گیری نقره جهت بهبود زخم های مزمن و حاد، به عنوان ماده ضد میکروب به اثبات رسیده است. به همین جهت در ترکیب پانسمان زخم دیابت از تیترات نقره یا سولفادیازین نقره استفاده می شود.
پانسمان های آغشته به ید
ترکیب دیگری که برای ضد عفونی کردن زخم ها به کار برده می شود، ید نام دارد. به طور معمول این محلول ها را پس از ترکیب با آنتی بیوتیک روی زخم می مالند تا زخم ضد عفونی شده و بهبود یابد. کادکسومر ایودین و پرویدون ایودین دو روش آماده سازی با محلول های یدی می باشند که در صورت استفاده از پانسمان های ایودین با قدرت جذب بالا، می توان از پوسته پوسته شدن زخم های دارای ترشح پیشگیری نمود.
با به کارگیری پانسمان های ذکر شده در بالا و تعویض پانسمان زخم دیابتی به طور منظم، می توان به بهبود زخم و پیشگیری از عفونی شدن آن کمک کرد.
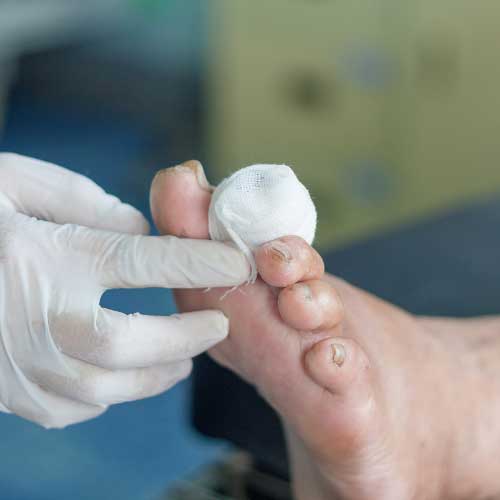
نحوه صحیح شستشو پانسمان زخم پای دیابتی
چه یکی از افراد خانواده تان به زخم دیابت مبتلا شده باشد و چه خودتان با این بیماری دسته و پنجه نرم می کنید، بهتر است نحوه شستشو و پانسمان زخم دیابتی را به طور دقیق آموزش ببینید. امروزه انواع مختلفی از محلول های ضد عفونی کننده و پاکسازی کننده وجود دارند که می توانید آن ها روی زخم قرار داده و رشد باکتری در آن ناحیه را متوقف کنید. به همین منظور ابتدا محلول ضد عفونی کننده را روی زخم اسپری کنید یا توسط سواپ آن را روی زخم قرار دهید. همچنین می توان محلول را در یک سطل ریخت و پاها را در آن قرار داد و به طور کامل شست.
سپس می توان پمادهای موجود جهت درمان زخم پای دیابتی را بر روی زخم کشید و آن را با استفاده از پانسمان زخم پای دیابتی پوشاند. توجه کنید که پیش از شروع تعویض پانسمان و شستشو زخم ها، دست ها را کاملا شسته و خشک نمایید.
بهترین پماد برای درمان زخم پای دیابتی چیست؟
در کنار شستشو و تعویض به موقع پانسمان زخم پای دیابتی، استفاده از بهترین پمادهای ترمیم کننده دیابتی، به کاهش التهاب و زخم کمک کرده و عفونت ایجاد شده در زخم را کاهش می دهد. بهترین پمادها برای درمان زخم پای دیابتی عبارتند از:
- ژل پیوریلون
- پماد زراوند درماهیل
- کرم الیو و هانی نیکا
- پماد آلفا
شایان به ذکر است که جهت انتخاب بهترین پماد و پانسمان برای زخم دیابتی خود به پزشک مرتبط مراجعه نمایید و با صلاحدید ایشان پانسمان و پماد کمک کننده در روند درمان زخم پای خود را مورد استفاده قرار دهید.
سخن پایانی
متاسفانه بیماری دیابت مزمن منجر به ایجاد زخم پای دیابتی خواهد شد که در صورت عدم درمان و رسیدگی دیر هنگام به آن عوارض جبران ناپذیری نظیر قطع عضو را به همراه دارد. به همین جهت در این مطلب انواع پانسمان زخم دیابت را معرفی کردیم تا با استفاده از آن ها و تعویض به موقع به بهبود هر چه سریع تر زخم و پیشگیری از عفونت در آن ها کمک نمایید.
همچنین بهترین پماد برای درمان زخم پای دیابتی را معرفی کردیم تا در صورت صلاحدید پزشک، آن را روی زخم کشیده و روند درمان را بهبود بخشید. در صورت مواجه شدن با هر گونه سوال و ابهام، می توانید از کارشناسان کلینیک کاویان طب کمک بگیرید.